ДОСТУПНА РЕАБІЛІТАЦІЯ
Реабілітаційна допомога залишається одним із пріоритетних напрямів Програми медичних гарантій.
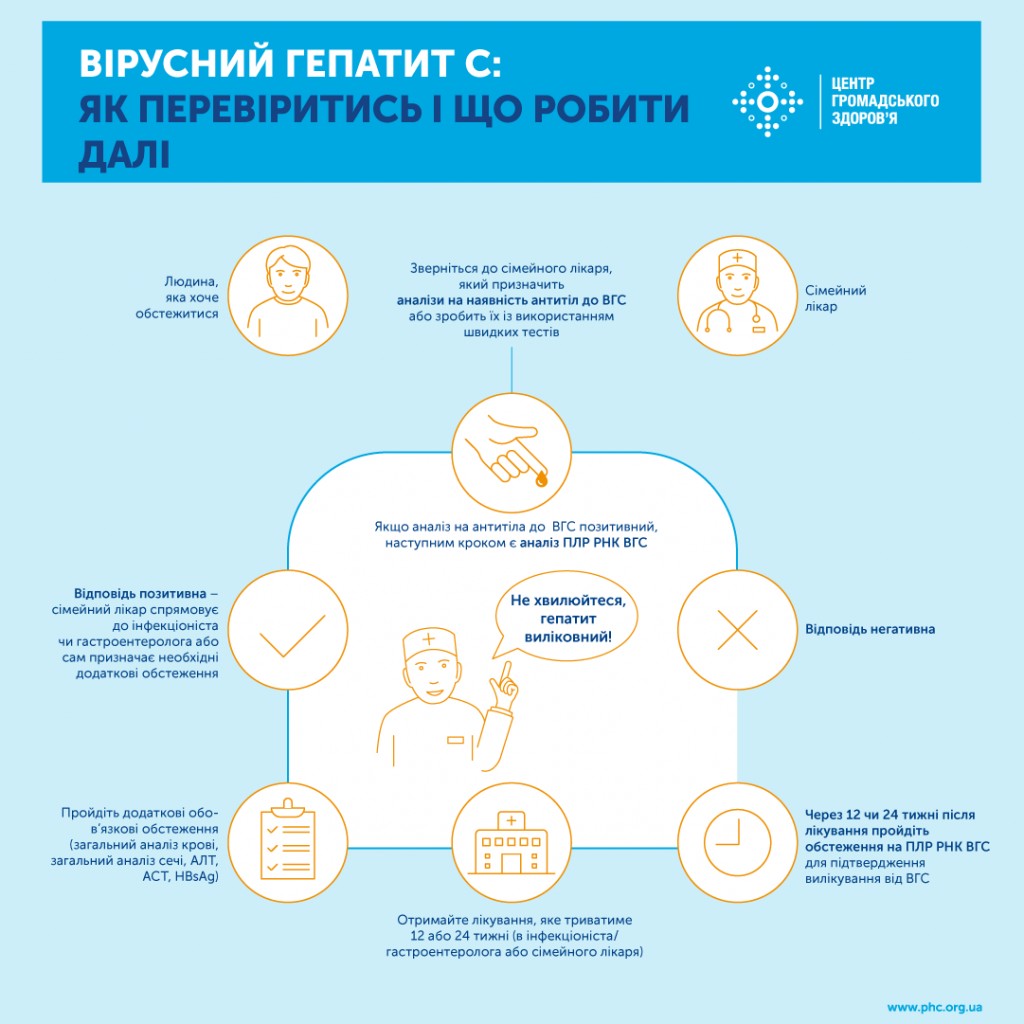
Реабілітаційна допомога охоплює всіх, хто потребує відновлення порушених або втрачених функцій, незалежно від віку, діагнозу чи місця проживання. Пацієнти можуть отримати як один, так і кілька видів реабілітації одночасно — нейрореабілітацію, ортопедичну або кардіо-респіраторну та ін., відповідно до медичних потреб. До пакетів медичних послуг, якими передбачено лікування пацієнта в стаціонарних умовах входить реабілітація у гострому періоді.
У ПМГ передбачено три пакети реабілітаційної допомоги:
– “Реабілітаційна допомога дорослим та дітям у стаціонарних умовах”;
– “Реабілітаційна допомога дорослим та дітям в амбулаторних умовах”;
– “Медична реабілітація немовлят, які народилися передчасно та/або хворими, протягом перших трьох років життя”.
Що входить до безоплатних послуг
– первинне, етапне та заключне реабілітаційне обстеження лікарем фізичної та реабілітаційної медицини й членами мультидисциплінарної команди;
– встановлення реабілітаційного діагнозу, складання індивідуального реабілітаційного плану та програм терапій;
– проведення необхідних лабораторних обстежень (для стаціонарної допомоги);
– у рамках пакету реабілітації у стаціонарних умовах 26 реабілітаційних циклів на рік може отримати пацієнт з ампутаціями;
– у пакеті з амбулаторної реабілітації запроваджено монопослугу – послугу самостійної терапії одного фахівця (фізичний терапевт, ерготерапевт, логопед) з не менше, як 10 реабілітаційними сесіями;
– усі послуги, передбачені договором із НСЗУ — безоплатні.
Як отримати допомогу:
– стаціонарна реабілітація — за направленням лікуючого лікаря, зокрема, лікаря фізичної та реабілітаційної медицини або після переведення з іншого відділення лікарні;
– амбулаторна реабілітація — за направленням сімейного лікаря або лікуючого лікаря, зокрема, лікаря фізичної та реабілітаційної медицини;
– реабілітація немовлят — амбулаторно за місцем перебування дитини або в умовах стаціонару за направленням педіатра чи лікуючого лікаря, а також — після переведення з іншого закладу охорони здоровʼя/відділення лікарні.
У 2025 році реабілітаційні послуги вже отримали 229 159 українців:
– Реабілітаційна допомога в амбулаторних умовах — 131 087 пацієнтів.
– Реабілітація у стаціонарі — 89 408 пацієнтів.
– Медична реабілітація немовлят — 12 155 дітей.
Від початку року за послуги з реабілітації НСЗУ оплатила закладам 2,867 млрд грн (станом на 18.07.25).
У 2025 році, в межах Програми медичних гарантій, укладено договори з 558 медичними закладами, які надають реабілітацію в амбулаторних і стаціонарних умовах, а також медичну реабілітацію для немовлят, які народилися передчасно або з патологіями. З них — 469 комунальних, 64 приватних, 18 державних медичних закладів та 7 надавачів ФОП.
Як знайти заклад із договором з НСЗУ:
– через дашборд: https://cutt.ly/Ve68r1ZT
– за телефоном контакт-центру НСЗУ: 16-77
У разі відмови у безоплатній допомозі:
зверніться до адміністрації закладу
повідомте до контакт-центру НСЗУ за номером 16-77 або через сайт: https://cutt.ly/5eb9XKbN
Джерело: НСЗУ (https://t.me/NSZU_gov/2320)